Книга-помощник

3.1. Применение инсулинов при сахарном диабете и правильный расчет дозы
Почему диабетикам нужен инсулин?
На самом деле инсулин нужен не только диабетикам, он нужен всем людям. Инсулин позволяет организму использовать глюкозу для получения энергии.
У здоровых людей этот важный гормон в необходимом количестве вырабатывает поджелудочная железа. Она расположена позади желудка, в забрюшенном пространстве, на уровне 1−2-го грудных позвонков:
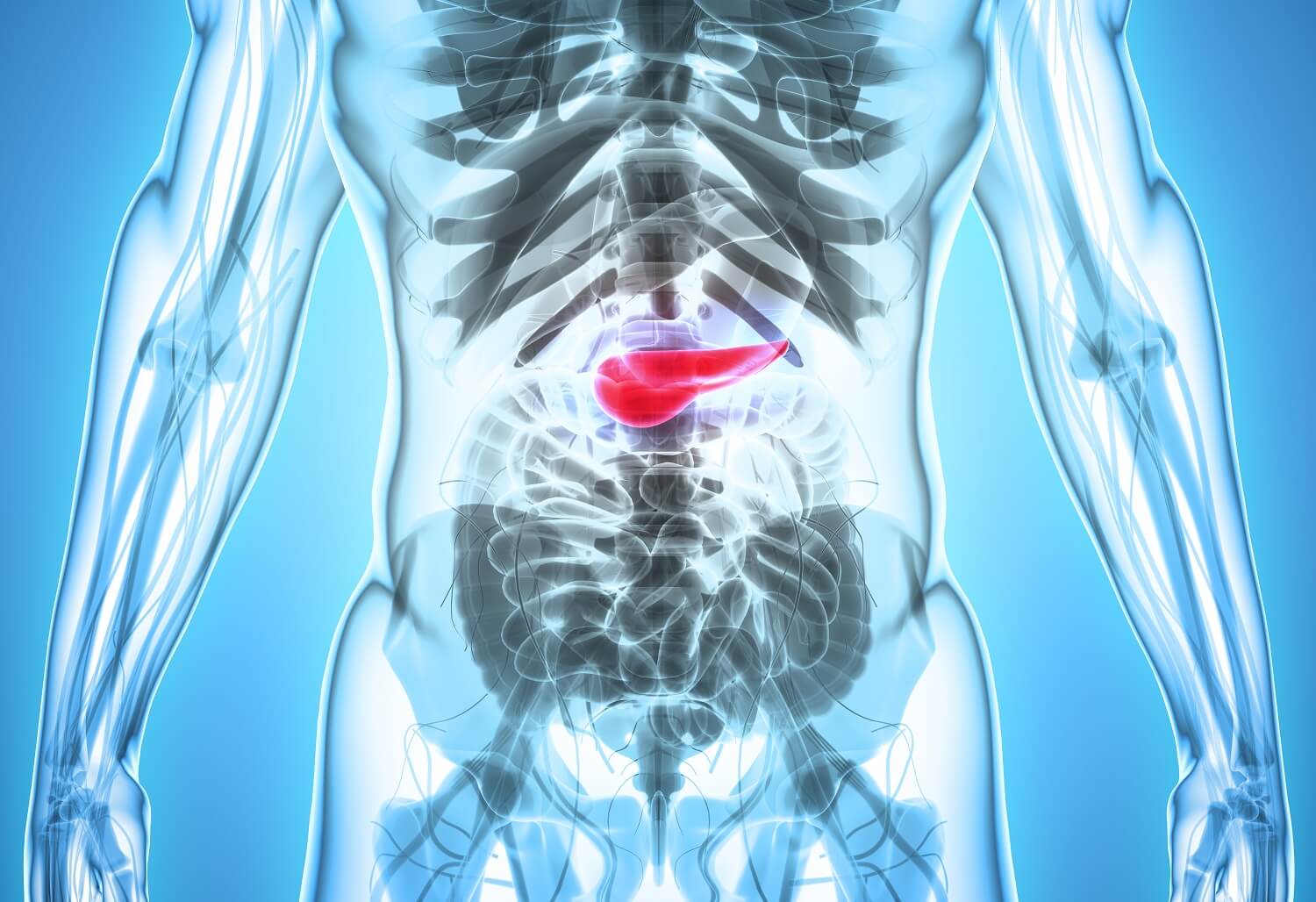
Поджелудочная железа выполняет две основные функции:
- Экзокринную, которая помогает пищеварению.
- Эндокринную, регулирующую уровень сахара в крови с помощью гормонов инсулина и глюкагона.
Подробнее о поджелудочной железе можно почитать в лекции «Как работает поджелудочная железа».
У человека, который болен сахарным диабетом 1-го типа, поджелудочная железа повреждена и не вырабатывает инсулин, или вырабатывает его очень мало.
При сахарном диабете 2-го типа с поджелудочной железой все в порядке. Она работает, и даже с перегрузкой. «Поломка» происходит на уровне клетки: клеточные рецепторы не чувствуют инсулин, думают, что его нет и не пускают глюкозу в клетку.
Не стоит думать, что если человек не ест конфеты, пьет чай без сахара и отказывается от сдобных булочек, то может обойтись без инсулина. К сожалению, это не так. После еды или перекуса все углеводы:
- крахмал, который содержится в картофеле и других овощах,
- лактоза из молока,
- фруктоза из фруктов
расщепляются в желудке и кишечнике до простых сахаров, основным из которых является глюкоза. Затем глюкоза всасывается в кровоток через слизистую оболочку тонкого кишечника.
Инсулин нужен, чтобы глюкоза поступала в мышечную и жировую ткань, а также клетки печени. То есть инсулин является «волшебной отмычкой», которая открывает клетки этих органов для глюкозы.
А для чего нужна глюкоза?
Клеткам человеческого организма глюкоза нужна как источник энергии. В митохондриях — «маленьких электростанциях» клетки из молекул глюкозы с помощью серии превращений, которые учили на уроках биологии в средней школе под страшным названием «цикл Кребса» образуется энергия. Именно она позволяет клеткам выполнять свои функции: делиться, сокращаться, дышать.
Если глюкозы недостаточно для клетки, клетка начинает голодать, и как любой голодный организм готова есть все что угодно. То есть использовать для своего питания другие вещества.
При дефиците глюкозы клеточные митохондрии начинают производить энергию из жирных кислот. В результате в качестве отходов, вместо воды и углекислого газа, — до которых разлагается глюкоза в клетке, — образуются кетоновые тела. Основными из них являются ацетоуксусная и бета-оксимасляная кислоты. Это сильные органические кислоты, которые приводят к развитию метаболического ацидоза.
Но это только одна сторона диабета. Глюкоза в организм как поступала так и поступает, и в крови образуется ее избыток. Без участия инсулина глюкоза поступает только в жизненно важные органы, которые должны работать в любой ситуации:
- клетки мозга,
- клетки сосудов,
- клетки эритроцитов.
Избыток глюкозы, с одной стороны, приводит к ускоренному развитию атеросклероза и повреждению крупных сосудов, а с другой — вызывает повреждение микрососудистого русла, сетчатки глаза и почечных клубочков. Это ведет к развитию диабетической ретинопатии и нефропатии соответственно. О других проявлениях и последствиях диабета можно почитать в статьях: «Сахарный диабет 1-го типа. Вводная лекция», «Симптомы сахарного диабета 1-го типа».
Показания к приему инсулина
Искусственный или вводимый инсулин действует как замена или дополнение к инсулину, синтезируемому телом человека.
Вводить инсулин показано:
- Всем людям с сахарным диабетом 1-го типа, независимо от возраста и стажа диабета. При сахарном диабете 1-го типа инсулин нужен как новорожденным, хотя в этом возрасте заболевание встречается нечасто, так и пожилым людям.
При диагнозе «сахарный диабет 1-го типа» инсулин является жизненно необходимым лекарственным средством. Ученые установили, что без введения инсулина пациенты погибают в течение пары недель. - Пациентам с сахарным диабетом 2-го типа, которым ни диета, ни пероральные гипогликемические препараты не помогают поддерживать адекватный уровень сахара в крови.
В ряде рандомизированных клинических исследований установили, что инсулинотерапия снижает риск микрососудистых осложнений, которые встречаются также при СД 2-го типа:- диабетическая ретинопатия,
- диабетическая нефропатияДиабетическая нефропатия — это специфическое поражение почек при сахарном диабете, которое ведет чаще всего к нарушению фильтрационной функции почек и развитию хронической почечной недостаточности.,
- диабетическая невропатия,
- синдром диабетической стопы.
Однако многие пациенты с СД 2-го типа, особенно на ранних этапах заболевания, отказываются использовать инъекционные лекарства. Чаще это происходит из-за страха набрать лишний вес, но также из-за риска появления гипогликемий.
- Женщинам, у которых развился гестационный сахарный диабет во время беременности, нужно использовать инсулин, когда уровень сахара не удается поддерживать в нужном диапазоне с помощью диеты и физических нагрузок.

- В стрессовых ситуациях, например, хирургическом вмешательстве, после инфаркта миокарда и т. д.
- При тяжелых формах острого панкреатита, который сопровождается панкреонекрозомПанкреонекроз — воспалительный процесс в поджелудочной железе, который приводит к потере большей части экзокринной ткани и затрагивает клетки островков Лангерганса, из-за чего развивается их недостаточность..
- Инсулин в комбинации с глюкозой также можно использовать при лечении гиперкалиемииГиперкалиемия — повышение концентрации калия в крови. При сильной гиперкалиемии требуется неотложная помощь, так как она приводит к нарушению сердечного ритма.. Инсулин стимулирует насос Na + -K + АТФазы в скелетных мышцах, сердечной мышце и печени, таким образом направляя калий в клетки. Поэтому концентрация калия в сыворотке снижается. Одновременное введение глюкозы необходимо, чтобы не допустить гипогликемию.
Виды инсулина
Пожизненная заместительная терапия инсулином стала основным условием выживания больных сахарным диабетом 1-го типа. Несмотря на то что диабет известен давно, — еще античные врачи описывали в своих трактатах заболевание с изнурительной жаждой и обильным мочеиспусканием — лечить его научились лишь в ХХ веке.
В 1922 году Ф.Бантинг ввел вытяжку из поджелудочной железы теленка своему первому пациенту — 14-летнему мальчику в состоянии диабетической комы, спас ему жизнь и по праву получил Нобелевскую премию. Однако вытяжка имела множество недостатков, начиная с аллергических реакций и заканчивая эпизодами гипогликемии, или резкого снижения уровня сахара в крови.
Первая компания, которая начала производить инсулин в промышленных масштабах была ELi Lilly and Company.
С тех пор крупные фармакологические фирмы стремятся максимально приблизить препараты инсулина по действию к эндогенному, то есть синтезируемому организмом, инсулину. Подробнее о существующих видах инсулина можно узнать из нашей статьи «Виды инсулина».
Производство препаратов инсулина
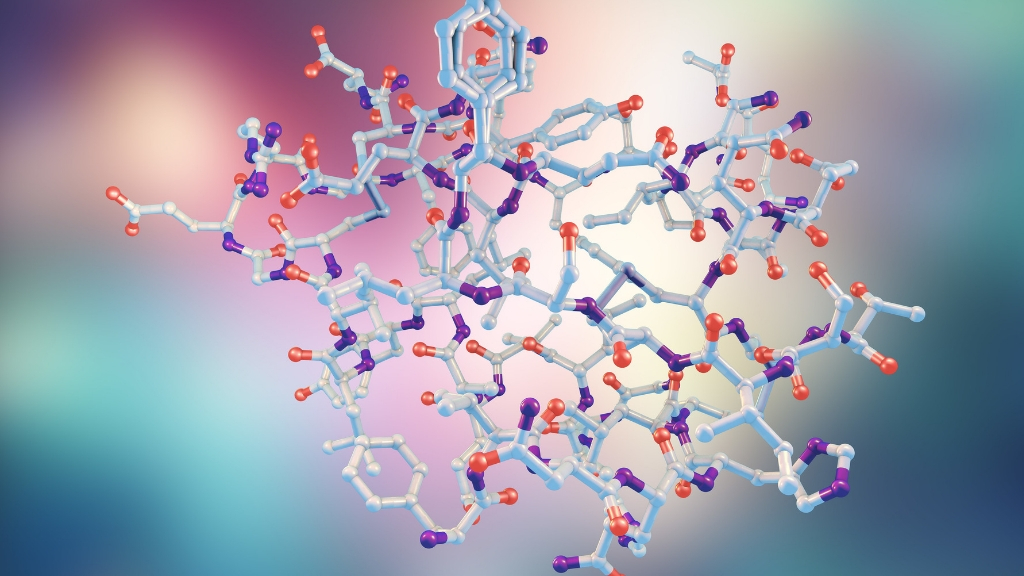
Инсулин — это полипептид с молекулярной массой около 6000. Он состоит из 51 аминокислоты, которые представлены двумя цепями, соединенными двумя дисульфидными мостиками. Как белковой молекуле инсулину свойственна сложная структура:
Первые инсулины были животного происхождения. Бантинг получал инсулин из поджелудочной железы телят. Также для получения инсулина использовались поджелудочная железа свиней.
Инсулины животного происхождения требовали большого количества животного сырья. На производство 100 гр кристаллического инсулина требовалось около 1000 гр поджелудочной железы коровы или свиньи. С учетом того, что 1 железа весит около 200 грамм, для этого нужно было убить 4 коровы или свиньи. Инсулин был на вес золота.
Также необходимо было совершенствовать способы его очистки. Из-за большого количества белковых примесей уколы этих инулинов часто сопровождались аллергическими реакциями.
Исследования продолжались. В 1954 году Фредерик Сенгер расшифровал аминокислотную последовательность инсулина. Это позволило начать работу по искусственному синтезу человеческого инсулина, которая завершилась успехом только в 1963 году.
Все это время мир продолжал пользоваться инсулинами животного происхождения, хотя способы его очистки постепенно улучшались. Так, полностью очищенные от белковых примесей инсулины животного происхождения назывались монокомпонентными.
Тем не менее инсулины, полученные из поджелудочной железы свиньи и крупного рогатого скота, отличались по аминокислотному составу от человеческого. Это вызывало иммунологические реакции.
Когда открыли аминокислотную структуру, появились полусинтетические человеческие инсулины, полученные благодаря переработке животного инсулина путем обмена аминокислот и тщательной очисткой. Их производство привело к тому, что врачи смогли отказаться от инсулинов животного происхождения в лечении сахарного диабета.
Actrapid MP и Actrapid MC — препараты свиного инсулина, которые в настоящее время не производятся и представляют лишь исторический интерес.
В 1978 году в производстве инсулина был совершен очередной прорыв. Специалисты из компании «Genetec» впервые синтезировали инсулин с помощью кишечной палочки. Это был препарат по своей структуре аналогичный инсулину человека. Дальнейшая работа с генно-инженерным инсулином велась по удлинению действия инсулина.
В современных препаратах инсулина в качестве добавок, удлиняющих действие инсулина, используют соли цинка и высокомолекулярный белок — протамин.

Однако генно-инженерные инсулины, несмотря на то что они полностью идентичны человеческому, обладали рядом недостатков:
- короткая продолжительность действия,
- наличие пика действия.
Последний часто сказывается на развитии гипогликемии. Ученые продолжили работу над модификацией инсулина, и в 2002 году был создан первый аналог инсулина Гларгин. С помощью аминокислотной замены удалось получить ровный, беспиковый профиль действия в течение длительного времени.
Вскоре были получены аналоги ультракороткого действия: Апидра и Новорапид. Недавно на рынок вышел инсулин сверхдлительного действия Тресиба, активность которого продолжается до 42 часов.
Сейчас для лечения диабета используют генно-инженерные и полусинтетические короткие и средние инсулины, а также аналоги инсулина.
Характеристики видов инсулина
Все типы инсулина дают одинаковый эффект. Они имитируют естественное повышение и снижение уровня инсулина в организме в течение дня.
Состав различных типов инсулина влияет на то, как быстро или как долго они действуют.
По длительности действия инсулины делят на инсулины ультракороткого действия, короткого, среднего, длинного и сверхдлинного действия.
Инсулины ультракороткого действия
- Сахароснижающий эффект разворачивается через 5−15 мин.
- Пик действия возникает через 1−2 часа.
- Действует 4−5 часов.
- Доза подбирается индивидуально.
К ним относятся аналоги инсулина:
Инсулины короткого действия
- Сахароснижающий эффект разворачивается через 20−30 мин.
- Пик действия возникает через 2−4 часа.
- Действует 5−6 часов.
- Доза подбирается индивидуально.
Короткие инсулины бывают человеческие генно-инженерные, но также встречаются человеческие полусинтетические:
| Человеческие генно-инженерные | Человеческие полусинтетические |
|---|---|
Актрапид HМ Генсулин Р Ринсулин Р | Хумодар Р Биогулин Р |
Инсулины средней продолжительности действия
Благодаря добавлению в состав цинка или белка протамина инсулины хуже растворяются и медленнее всасываются из подкожной клетчатки. Это приводит к более длительному гипогликемическому эффекту.
- Сахароснижающий эффект разворачивается через 2 часа.
- Пик действия возникает через 6−10 часов.
- Действует 12−16 часов.
- Доза подбирается индивидуально.
| Человеческий генно-инженерный инсулин-изофан | Человеческий полусинтетический инсулин-изофан |
|---|---|
Биосулин Н Гансулин Н Генсулин Н Инсуран НПХ Ринсулин НПХ | Биогулин Н
Хумодар Б |
Инсулины длительного и сверхдлительного действия
- Сахароснижающий эффект разворачивается от 30 мин до 2-х часов.
- Пик действия не выражен или отсутствует.
- Действует от 24 часов до 42 часов.
- Доза подбирается индивидуально.
За счет пролонгированного эффекта можно сократить количество ежедневных инъекций инсулина. Как правило, такие инсулины являются аналогами человеческого инсулина, полученными методом ДНК-рекомбинантной технологии:

Как составить схему инсулинотерапии
Режим приема инсулина
К сожалению, пока что еще ни один из препаратов инсулина, которые вводятся извне, не может полностью заменить чуткую работу поджелудочной железы, которая улавливает минимальные колебания сахара. Над решением этой проблемы ученые продолжают работать.
Существует несколько различных способов дозирования инсулина, но ни один из режимов не является универсальным и подходящим для каждого пациента. При определении наилучшего метода для конкретного пациента, необходимо учитывать:
- профессию пациента,
- мотивацию к лечению,
- контроль диабета,
- ресурсы.
Два основные способа, с помощью которых человек пытается имитировать работу инсулина в организме — это базис-болюсная инсулинотерапия и использование инсулиновой помпы.
Базис-болюсная инсулинотерапия
В литературе этот тип встречается под названием «интенсифицированная схема инсулинотерапии» или «метод многократных инъекций». В этом случае человек использует два типа инсулинов:
- Средней длительности или длинный инсулин — имитирует базальную секрецию, которая поддерживает нормогликемию между приемами пищи и ночью. Такой инсулин вводится один или два раз в сутки.
- Болюсный инсулин — короткий инсулин, который колют перед или во время приема пищи, чтобы утилизировать глюкозу полученною с продуктами питания.
Инсулиновая помпа

В этом случае с помощью специальной системы в подкожно-жировую клетчатку постоянно вводятся минимальные дозы инсулина короткого действия.
Но не стоит думать, что все за человека продумает система. От пациента по-прежнему требуется проверять уровень сахара в крови и вовремя менять расходные материалы в помпе: иглы, трубки и т. д. При неправильном использовании помпы они могут забиться, и нарушиться проходимость системы.
Сейчас ведутся эксперименты по разработке ингаляционных препаратов инсулина, и возможно, скоро шприц-ручку заменит аэрозольный баллончик.
Расчет дозы
Сахарный диабет не терпит небрежности и халатного отношения, поэтому рассчитывать дозу инсулина нужно вместе с врачом-эндокринологом, который объяснит все нюансы.
Первый расчет, как правило, делают в больнице. К сожалению, часто у детей выявляют сахарный диабет 1-го типа когда они поступают в стационар с кетоацидозом — ведь первичные признаки диабета не такие заметные, особенно, когда их не ждешь. Уровень глюкозы в крови в этих случаях бывает выше 20 ммоль/л.
Ребенка кладут в реанимацию, ему ставят внутривенный катетер и начинают титровать, то есть вводить небольшие дозы инсулина непрерывно с очень маленькой скоростью — 0,1 ед/кг/час. При этом каждый час контролируют уровень сахара. За час сахар должен снизиться на 4 ммоль.
Если это не произошло, то дозу увеличивают до 0,2 ед/кг/час и проверяют, что пошло не так: может быть ребенку недокапали, или у него температура. В последнем случае корректируют те сопутствующие заболевания, что нашли.
Если сахар крови снизился больше, чем на 4 ммоль/л, то дозу пропускают и через час снова проверяют уровень сахара.
Если снизился на 4 ммоль, тогда дозу уменьшают до 0,05 ед/кг/час и титруют дальше, пока сахар не будет меньше 11 ммоль/л.
Когда уровень глюкозы в крови снизился до 11 ммоль/л, врачи приступают к расчету необходимой суточной дозы инсулина. Ее выводят исходя из количества тетриванного инсулина за период пребывания в реанимации. Первым уменьшают базальный инсулин.
Почему усразу меньшают базу? Потому что проще высокий сахар сколоть коротким, чем «ловить» ночные гипы на высоком базовом. Если мало, можно добавить, а вот если много не убавишь. Придётся шлифовать легкими углеводами: тут конфетка, там конфетка на гипо — вот он лишний килограмм. А любой лишний килограмм ведет к развитию инсулиноризестентности.
Тем не менее, доза инсулина, даже подобранная врачами, — это не константа, а динамически меняющаяся величина. После выхода из больницы пациенту приходится самому отслеживать изменения показателей уровня глюкозы и при необходимости вносить коррективы в первичный расчет. Не малую помощь в этом оказывает тщательное ведение дневника самоконтроля в бумажном или электронном варианте.
На дозу инсулина влияет много факторов, большинство из которых сугубо индивидуальны. Прежде всего — это вес и длительность заболевания. У женщин на уровень инсулина может влиять день менструального цикла или срок беременности. Также потребность в инсулине изменяют стрессы, время года, климатический пояс и даже температура за окном.
У здорового человека поджелудочная железа секретирует инсулин со скоростью приблизительно 0,5 ЕД инсулина на килограмм в сутки. Так, у здорового человека весом 60 кг синтезируется примерно 30 ЕД инсулина в сутки.
Таблиц, которые позволили бы на старте рассчитать дозу инсулина с высокой точностью, к сожалению, нет. Слишком много факторов на нее влияет.
Ориентировочные цифры приведены в таблице:
| Условия и факторы | Доза инсулина |
|---|---|
| в 1-й год заболевания | 0,5 ед/кг/сут. |
| в последующие годы при спокойном образе жизни или сидячей работе | 0,7 ед/кг/сут. |
при физических нагрузках (спорт, активная физичкская работа) | 0,5 ед/кг/сут. |
| при стрессе | 1 ед/кг/сут. |
| гормональные колебания в пубертате | 1–2 ед/кг/сут. |
| при кетоацидозе, приеме глюкокортикоидов | до 1,5–2 ед/кг/сут. |
Соотношение базы и болюса
Примерно 30−50% общей суточной дозы инсулина приходится на инсулин, который обеспечивает ровный уровень сахара в ночное время и в перерывах между едой. Это называется фоновой или базальной дозой инсулина.
Остальные 50−70% от общей суточной дозы инсулина уходят на покрытие углеводов из пищи и коррекцию высокого уровня сахара. Это называется болюсной дозой инсулина, которая рассчитывается на конкретный прием пищи, в зависимости от количества углеводов в еде. Влиянием еды на колебания сахара мы разобрали в статьях: «Белки, жиры и углеводы», «Хлебные единицы и расчет углеводного коэффициента», «Гликемический индекс еды».
Но как решить, как правильно распределить инсулин на базу и болюс в процентном соотношении? Ведь размах в 20% довольно большой, а диабет, как мы знаем, любит точность.
Принятые алгоритмы ведения диабета руководства по эндокринологии рекомендуют делить суточную дозу поровну между базальным и болюсным инсулином.
Но также есть исследования, которые показывают, что лучшая компенсация достигается при применении база / болюс в соотношении 30−40% к 60−70% соответственно. Российские эндокринологи тоже допускают соотношение 30−50% базы и 50−70% болюса.
Согласно действующим алгоритмам, первоначально, при только что выявленном диабете, суточная доза инсулина делится в соотношении: 50% база и 50% болюс.
Способы расчета корректировочной дозы
Как мы уже говорили, даже в точно подобранный эндокринологом режим дозирования нужно периодически вносить коррективы.
Доза базального инсулина обычно постоянная изо дня в день. Корректировочная доза нужна:
- при стрессе,
- физической активности,
- в зависимости от дня менструального цикла у женщин.
Дозу базального инсулина подбирают, опираясь на утренние показатели глюкозы крови натощак. При этом нужно следовать определенным правилам:
- Корректировать нужно не сразу, а на третий день после первого введения инсулина или последней корректировки дозы.
- Нельзя сразу сильно увеличивать или уменьшать дозу — менять можно на 1−2 ЕД.
- Для достижения целевых показателей глюкозы крови перед едой и сном вводят минимально возможную дозу базального инсулина. Что это значит?
У здорового человека норма инсулина ночью и между приемами пищи — это диапазон от 3,5 до 5,5. После еды — до 7,8. Это как раз те цифры, которые мы пытаемся получить у диабетика, вводя ему инсулин.
Допустим, у пациента 10 единиц базового инсулина дают тощаковый сахар 4,0 (помните, что доза индивидуальна для каждого человека).
Можно уменьшить базу на 1 единицу (9 ЕД) и получить уровень глюкозы 4,5 ммоль/л сахар. Восемь единиц базы даст показатель 5 ммоль/л — мы остаемся по-прежнему в пределах нормы. Именно такую дозу лучше колоть утром до завтрака и на ночь.
Если на протяжении трех дней человек с диабетом просыпается утром с высоким сахаром, то нужно выявить причины этого и устранить их.
Возможно несколько причин завышенного содержания глюкозы с утра:
- Банальной причиной высоких сахаров может быть недостаточная доза базального инсулина на ночь. Тогда ее нужно увеличить на 2 единицы. При необходимости, можно вновь провести корректировку через три дня.
- Пациент использует в качестве базального инсулина препарат средней продолжительности действия и делает укол слишком рано вечером. В этом случае инсулин просто не дотягивает до утра.
Самый простой выход из этой ситуации — перенести укол базисной дозы на 10−11 часов вечера. Однако следует помнить, что небольшой пик действия есть даже у средних инсулинов и он может стать причиной ночной гипогликемии.
Другой вариант решения проблемы — перейти на препараты с большей длительностью действия, которые можно вводить раз в сутки. Например, инсулины гларгин и детемир. - Гормональный фон также может сильно влиять на утренние сахара. Утро — время, когда активно включаются контринсулярные гормоны, например кортизол. Они уменьшают чувствительность рецепторов клетки к инсулину. Это состояние получило название «синдром утреней зари».
В этом случае уровень сахара в крови перед сном и в 2−4 часа будет в норме, но затем подскакивает в 5−6 часов утра. Необходимо тут же сделать подколку короткого инсулина, чтобы не развилась транзиторная инсулинорезистентность.
В последствие исправить ситуацию можно одним из этих способов:- либо перенести вечернюю инъекцию на более позднее время;
- либо увеличить дозу базального инсулина, если его колют 2 раза в день — только вечернюю.
- Еще одной причиной утренней гипергликемии может быть рикошетная гипергликемия или синдром Сомоджи. Это состояние развивается после гипогликемии, когда организм пытается компенсировать низкий сахар повышением уровня глюкозы, полученной из печеночных запасов. В итоге развивается постгликемическая гипергликемия.
Нужно отличать синдром Сомоджи от синдрома «утренней зари», поскольку подходы к коррекции будут разные. Для этого следует внимательно относиться к показателям уровня глюкозы и своим ощущениям.
Если в 2−4 часа утра появилась гипогликемия, а затем в 5−6 утра — гипергликемия, то это синдром Сомоджи. Эффект Сомоджи случается не только ранним утром, но и в любое время суток.
Если в 2−4 часа утра сахара в норме, а в 5−6 — гипергликемия, то мы имеем дело с синдромом «утренней зари».
Чтобы выявить наличие ночных гипогликемий, необходимо периодически измерять уровень глюкозы в крови в 2−4 часа ночи. Если в это время сахара упали ниже критического уровня, то гипогликемию купируют приемом 1−2 ХЕ быстро усваиваемых углеводов. При этом дозу базального инсулина, вводимого перед сном, снижают на 2 ЕД.
Пример расчета дозы базального инсулина

Допустим, у нас есть пациент — подросток, который весит 57 кг и ростом 170 см. У него недавно выявили сахарный диабет.
Согласно приведенной выше таблице, в первый год заболевания суточная доза инсулина — 0,5 ЕД на килограмм массы тела.
Общая суточная доза будет:
57 × 0,5 = 28,5 ЕД в день.
Так как диагноз был только что поставлен, то на дозу базального инсулина будет приходиться половина суточной дозы инсулина:
28,5 ÷ 2 = 14,25 ЕД.
В зависимости от используемого инсулина нужно будет ставить либо одну инъекцию на 14,25 ЕД, либо две по 7,125 ЕД.
Ручки бывают с шагом в 1 ЕД или 0,5 ЕД — с последними получается вводить более точную дозу. Поэтому полученные результаты нужно округлять.
Тогда суточная доза базисного инсулина будет 14 ЕД или 7 ЕД, если уколы ставить дважды в сутки.
Доза болюсного инсулина — примерно 14 ЕД, так как нужно учитывать ХЕ из приемов пищи. Как рассчитывать дозу прандиального инсулина в зависимости от съеденной пищи мы подробно и с примерами описали в статье «Диабетическая арифметика: как составлять рацион и рассчитывать дозу инсулина на блюда».
В дальнейшем пациенту или его родителям придется самостоятельно изменять дозу в зависимости от стиля жизни и состояния здоровья. Так, если наш подросток играет в сборной школы по баскетболу, то для расчета общей суточной дозы можно оставить коэффициент 0,5 ед/кг.
Если же он предпочитает читать и ходить на дополнительные факультативы для подготовки к ЕГЭ, то есть проводит много времени сидя, то нужно использовать коэффициент 0,7 ед/кг.
В нашем примере:
57 × 0,7 = 39,9 ЕД;
Соотношение базы и блюса на более поздних стадиях диабета также нужно будет подбирать индивидуально.
Доза базального инсулина в зависимости от суточного потребления углеводов
Существуют также рекомендации по расчету дозы базисного инсулина в зависимости от суточного потребления углеводов.
Рекомендуют сократить дозу базального инсулина до 30% от общей дозы:
- при богатой углеводами пище — более 200 граммов в сутки;
- при интенсивных тренировках в течение дня: профессиональный спорт, тяжелый физический труд;
- при помповой инсулинотерапии с частым введением микроболюсов.
Соотношение 50% база и 50% болюс подойдет пациентам, если:
- среднее содержание углеводов в их рационе — от 120−200 г;
- они едят 3−6 раз в день и колют болюс на каждый прием пищи.
Базальная доза может вырасти до 70% при следующих условиях:
- мало углеводов в пище (< 100 г); в настоящее время довольно много людей экспериментирует с различными диетами: кетодиета, кремлевская и т. д.;
- редкие болюсные уколы, например при интервальном голодании;
- развитие инсулинорезистентности (чаще при СД 2 типа).
Такая разница в рекомендациях в очередной раз подтверждает, что нет двух одинаковых пациентов с сахарным диабетом, и соотношение дозы базального и болюсного инсулина будет уникальной. Причем даже у одного пациента оно может меняться на протяжении жизни.
Пошаговая инструкция по технике инъекции инсулина
Подробно технику инъекций и как чередовать места уколов мы разобрали в статье «Как правильно вводить инсулин? Техника инъекций». Здесь мы ограничимся коротким списком самых важных моментов.
- По возможности вымойте руки водой с мылом перед инъекцией. Обрабатывать раствором антисептика или спирта руки и место укола не нужно.
- Вставьте новую иглу в ручку. Если пользуетесь шприцем — достаньте новый шприц.
- Снимите колпачок с иглы ручки или шприца.
- Держите ручку вертикально и сделайте «воздушный выстрел». Это поможет удалить пузырьки из новой иглы, а также проверить ее проходимость, чтобы не ошибиться с дозой. Для этого следует набрать не менее 2 единиц и нажать на поршень, чтобы выпустить пробную дозу инсулина.
Если вы используете шприц — наберите чуть больше подсчитанной дозы и выпустите пузырьки инсулина до нужной дозы. - Установите на шприц-ручке необходимую дозу.
- Выберите область для инъекции — это не должно быть место предыдущего укола.
- Некоторым людям может потребоваться сделать кожную складку в месте введения.
- Выполните укол.
- Относительно медленно нажмите на поршень, чтобы ввести дозу.
- После того как ввели дозу, удерживайте иглу в течение 10 секунд, чтобы предотвратить утечку инсулина.
- Достаньте иглу и расправьте кожную складку.
- Снимите иглу и поместите ее в контейнер для острых предметов. Если пользовались шприцем, закройте его насадкой и также поместите в контейнер для острых предметов.
- Никогда не используйте дважды один и тот же шприц или иглу от шприц-ручки.
- Ни с кем не делитесь своей шприц-ручкой, даже членами семьи.
Редактор: Валерия Маркова
Без инсулина глюкоза не попадает:
- в мышечную ткань
- в жировую ткань
- в клетки печени
Избыток глюкозы в крови приводит к:
- атеросклерозу
- повреждению крупных сосудов
- повреждению микрососудистого русла и сетчатки глаза (диабетическая ретинопатия)
- повреждению почечных клубочков (диабетическая нефропатия)
Всем людям с сахарным диабетом 1 типа, независимо от возраста и стажа диабета
Пациентам с сахарным диабетом 2 типа, которым не помогает ни диета, ни пероральные гипогликемические препараты
Женщинам, у которых развился гестационный сахарный диабет
После хирургического вмешательства, инфаркта миокарда и других сильных стрессов для организма
При тяжелых формах острого панкреатита, который сопровождается панкреонекрозом
При лечении гиперкалиемии инсулин используют в комбинации с глюкозой
Состав различных типов инсулина влияет на то, как быстро или как долго они действуют.
- Пик действия возникает через 1-2 часа
- Действует 4-5 часов
- Доза подбирается индивидуально
- Пик действия возникает через 2−4 часа
- Действует 5−6 часов
- Доза подбирается индивидуально
- Пик действия возникает через 6−10 часа
- Действует 12−16 часов
- Доза подбирается индивидуально
- Пик действия не выражен или отсутствует
- Действует от 24 часов до 42 часов
- Доза подбирается индивидуально
Базис-болюсная инсулинотерапия
Инсулиновая помпа
На дозу инсулина влияют такие факторы:
- вес человек
- длительность заболевания
- физическая активность
- состояние здоровья
- принимаемые дополнительно препараты
- день менструального цикла и срок беременности
| Условия и факторы | Доза инсулина |
|---|---|
| в 1-й год заболевания | 0,5 ЕД/кг/сут. |
| в последующие годы при спокойном образе жизни | 0,7 ЕД/кг/сут. |
| при физических нагрузках (спорт, профессии физического труда) | 0,5 ЕД/кг/сут. |
| при стрессе | 1 ЕД/кг/сут. |
| гормональные колебания в пубертате | 1–2ЕД/кг/сут. |
| при кетоацидозе, приеме глюкокортикоидов | до 1,5–2 ЕД/кг/сут. |
Корректируют на третий день после первого введения инсулина или последней корректировки дозы
Перед едой и сном вводят минимально возможную дозу базального инсулина для получения целевых показателей:
Недостаточная доза базального инсулина — увеличить на 2 единицы
Укол среднего инсулина сделан слишком рано вечером — перенести укол на 10-11 вечера или перейти на длинные инсулины
Синдром «утренней зари» (сахар в 2−3 часа ночи в норме, гипергликемия в 5−6 утра) — сделать подколку короткого инсулина в 5−6 утра
Синдром Сомоджи (гипогликемия в 2−3 часа ночи, гипергликемия в 5−6 утра) — научиться избегать ночной гипогликеми:
- > 200 г углеводов в сутки
- интенсивная физическая активность
- тяжелый физический труд
- использование инсулиновой помпы
- 120−200 г углеводов в сутки
- прием пищи 3−6 раза в день с подколками болюса
- < 100 г углеводов в сутки
- редкие болюсные уколы (интервальное голодание)
- развитие инсулинорезистентности
Ваш результат: 9 из 10
С такими знаниями вам будет проще справляться с диабетом!
Ваш результат: 5 из 10
Вам лучше перечитать лекцию еще раз — в ней много полезной информации.
Вы можете снова пройти тест или посмотреть результаты.
Напишите нам на E-mail
Мы отправили вам письмо с подтверждением о подписке. Проверьте, пожалуйста, вашу почту.
До встречи!


